Sehr viele haben ihn, wissen aber nichts davon – Etwa jeder vierte Mensch in Österreich leidet unter Bluthochdruck und weil dieser lange Zeit keine Beschwerden macht, wird er oft jahrelang nicht entdeckt. Frühzeitige Änderung des Lebensstils und Behandlung der Hypertonie helfen Folgeschäden an Herz, Nieren, Augen und Beingefäßen hintanzuhalten. Ein Leben mit regelmäßiger Bewegung, ausgewogener Kost, Rauchstopp und Normalgewicht hilft hohem Blutdruck vorzubeugen.
Weil Bluthochdruck jahrelang symptomfrei bleibt, aber in dieser Zeit schon die Gefäße schädigen kann, wird er auch als „stiller Killer“ bezeichnet. Verschiedene Faktoren spielen bei der Entstehung von Hypertonie zusammen, die die häufigste Ursache für Herz-Kreislauf-Erkrankungen wie Arteriosklerose, Schlaganfall und Herzinfarkt ist. Alter, Geschlecht, familiäre Vorbelastung und Lebensstil beeinflussen den Blutdruck. Bis 60 sind mehr Männer von Hypertonie betroffen, nach dem Wechsel und im Alter sind es mehr Frauen.
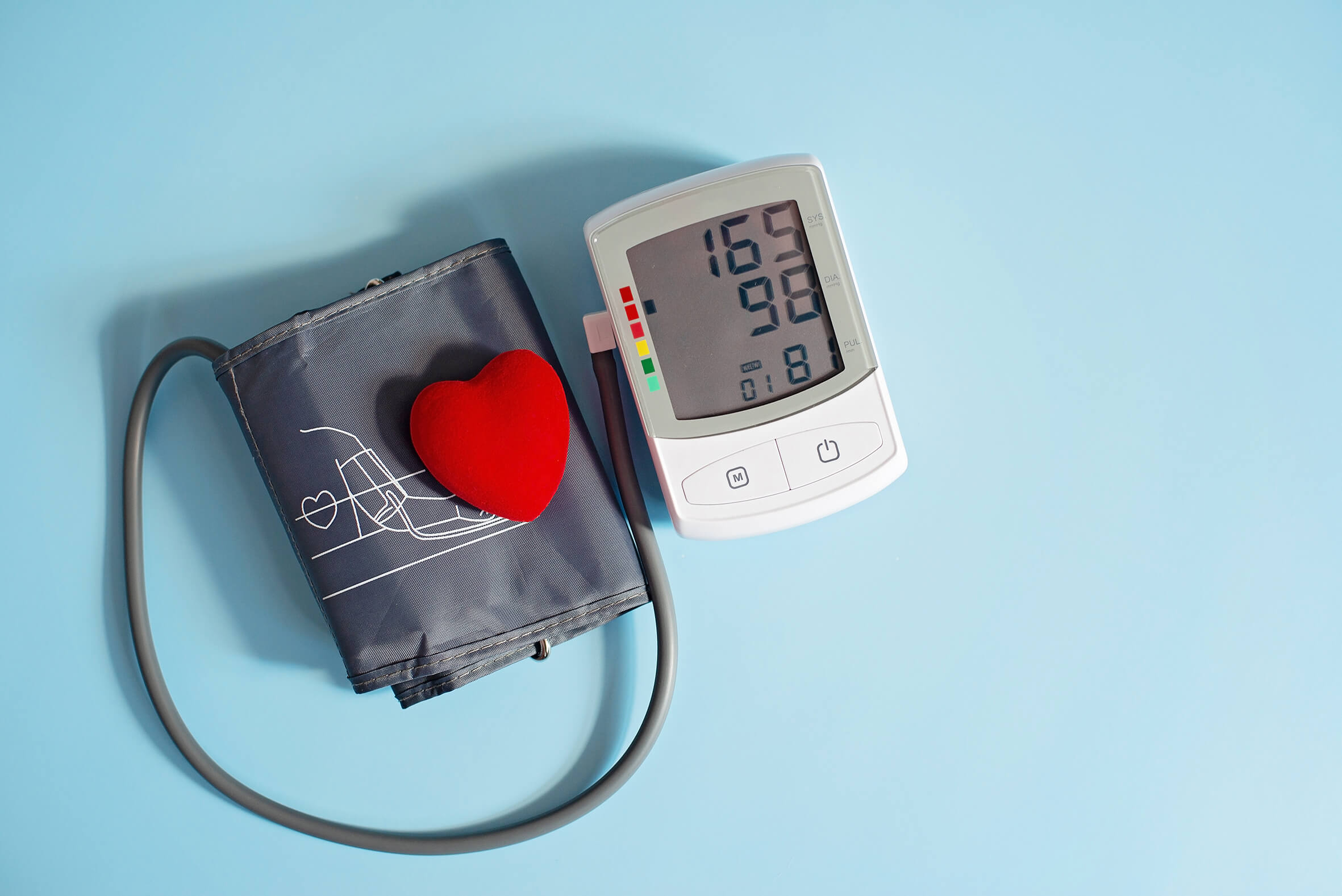
Von Bluthochdruck spricht man bei Werten ab 140/90 mmHg. Der obere systolische Wert entsteht, wenn sich das Herz zusammenzieht und Blut aus der linken Herzkammer in den Körperkreislauf pumpt. Der diastolische untere Wert entsteht, wenn sich der Herzmuskel ausdehnt, damit sich die Herzkammern wieder mit Blut füllen. Aufregung, Angst, Stress, Wut und körperliche Anstrengung lassen den Druck vorübergehend ansteigen, in Ruhe und im Schlaf ist er niedriger. Normalerweise pendelt sich der Blutdruck nach Belastung immer wieder im Normbereich ein. Am besten ist es, wenn er nicht höher als 120/80 mmHg.
Selbstmessung hilft bei der Diagnose
Die Hausärztin oder der Hausarzt raten Menschen, die in der Ordination erhöhte Werte haben, ihren Blutdruck zu Hause regelmäßig zu messen und das Protokoll der Werte beim nächsten Mal mitzubringen. Auch eine 24-Stunden-Messung kann zur Abklärung hilfreich sein. Mehr zur Selbstmessung lesen Sie auf unserer Homepage im Artikel „Bluthochdruck tut nicht weh – Selbstmessung zur Vorsorge und Therapiekontrolle“.
Fazit: In jedem Haushalt sollte ein Blutdruckmessgerät vorhanden sein, um die Werte beobachten bzw. kontrollieren und bei Hochdruck die Ärztin/den Arzt frühzeitig konsultieren zu können.

Symptome zeigen sich erst spät
Meist merken Betroffene ihre Hypertonie erst, wenn sich Folgeschäden zeigen oder der Wert dauerhaft sehr hoch ist und Symptome macht. Dazu gehören:
- Kopfschmerzen: häufig am frühen Morgen am Hinterkopf und bei seelischer wie körperlicher Belastung
- Schwindel
- Ohrensausen
- Nasenbluten
- Atemnot bei Anstrengung oder auch in Ruhe
- Herzklopfen
- Verschwommenes Sehen
- Schlafstörungen
- Potenzprobleme
In neun von zehn Fällen spricht man von einer essentiellen Hypertonie, d.h. es lässt sich keine eindeutige Ursache finden. Eine sekundäre Hypertonie liegt vor, wenn eine Grunderkrankung der Nieren, eine Schilddrüsenfehlfunktion, oder Schlafapnoe (Schnarchen mit Atemaussetzern) zum Hochdruck führt.
Gefährlich wird es, wenn die Werte von Hochdruckpatienten entgleisen und plötzlich über 180/120 mmHg steigen. Solch eine hypertensive Krise/Bluthochdruckkrise muss rasch ärztlich behandelt werden. Anzeichen sind: starke Kopfschmerzen, Nasenbluten, Übelkeit, Erbrechen, Zittern. Zeigen sich Brustenge, Atemnot mit Rasseln in der Brust und Taubheitsgefühl kann es lebensbedrohlich werden – sofort Notarzt rufen.
Hoher Blutdruck in der Schwangerschaft
Der Blutdruck Schwangerer wird bei jeder Untersuchung regelmäßig kontrolliert, um Problemen vorzubeugen. Ein schwangerschaftsbedingter Hochdruck entwickelt sich nach der 20. Woche. Er verläuft meist unkompliziert und verschwindet innerhalb von sechs Wochen nach der Geburt meist von selbst. In wenigen Fällen kann er Auslöser einer Präeklampsie, einer ernsten hypertensiven Erkrankung Schwangerer, sein. Symptome sind neben Bluthochdruck zum Beispiel Eiweiß im Urin, Wassereinlagerungen in Gesicht, Händen und Füßen; in schweren Fällen auch Übelkeit, Erbrechen, Schwindel, Sehstörungen, Krämpfe und arge Kopfschmerzen.
Risikofaktoren – was wir beeinflussen können
Mit zunehmendem Alter steigt die Gefahr für Hypertonie, auch wenn Eltern und/oder Geschwister an Bluthochdruck leiden, ist das Risiko erhöht. Ebenso spielt die Art zu leben eine Rolle. Ungünstige Faktoren sind:
- Übergewicht
- Bewegungsarmut
- Ungesundes Essen, zum Beispiel zu viel, zu fett und zu viel Salz in der Kost
- Rauchen
- Anhaltender Stress oder psychische Belastung
- Schlafapnoe
Folgen können frühzeitigen Tod begünstigen
Unbehandelt schadet Bluthochdruck dem Körper, zuallererst den Arterien. Es entwickelt sich mit der Zeit eine Arteriosklerose und Engstellen der Gefäße sind wahrscheinlich. Organe können dann nicht mehr ausreichend mit Blut und Nährstoffen versorgt werden und nehmen Schaden:
Herz: Ist der Druck zu hoch, braucht das Herz mehr Kraft, das Blut durch den Körper zu pumpen. Herzschwäche mit verringerter Leistungsfähigkeit, Atemnot und Ödemen können entstehen. Infarkt und koronare Herzerkrankungen sind weitere Folgen.
Gehirn: Risiko für Schlaganfall und Hirnblutung steigen. Bei Minderdurchblutung durch verengte Gefäße kann auch eine vaskuläre Demenz forciert werden.
Nieren: Chronische Nierenschwäche bis hin zum Nierenversagen sind Folgeerscheinungen.
Augen: Hochdruck schädigt die Netzhaut (Retinopathie).
Beingefäße: Sind die Beine schlecht durchblutet kommt es zu pAVK (partieller arterieller Verschlusskrankheit oder Schaufensterkrankheit). Betroffene müssen nach kurzer Gehstrecke stehenbleiben bevor sie weitergehen können.
Überdurchschnittlich oft tritt die Hypertonie in Kombination mit Übergewicht oder Adipositas (Fettleibigkeit), Typ-2-Diabetes und erhöhten Blutfettwerten (Cholesterin) auf. In diesem Fall spricht man vom metabolischen Syndrom, das das Risiko für Herz-Kreislauferkrankungen weiter erhöht.
Individuelle Behandlung
Je nach Schwere und Gesamtzustand der Patientin/des Patienten wird die Hypertonie individuell behandelt. Erste Maßnahmen betreffen die Lebensstilmodifikation mit Gewichtsabnahme, mehr Bewegung und Rauchstopp. Reicht dies nicht, gibt es blutdrucksenkende Medikamente, die auf jede Patientin und jeden Patienten abgestimmt werden. Man unterscheidet fünf Hauptgruppen: ACE-Hemmer, AT1-Antagonisten, Beta-Blocker, Diuretika (Entwässerungsmittel) und Kalzium-Antagonisten. Es kommt eine Mono-oder Kombinationstherapie in Frage. Ihre Hausärztin oder ihr Hausarzt bzw. Internistin oder Internist verordnen die bestgeeigneten Medikamente.
Fotos: Freepik